Die Wirkung von Penicillin bei Krankheiten wie zum Beispiel Syphilis oder bei stark infizierten Wunden besonders bei Kriegsverletzungen war so gravierend, dass es während des zweiten Weltkrieges und in der Nachkriegszeit als Wundermittel galt.
Erkrankungen wie Meningitis oder Lungenentzündungen, die zuvor sowohl von Patienten wie auch von Ärzten gleichermaßen gefürchtet waren konnten nun zumeist erfolgreich behandelt werden.
Durch Penicillin und seiner Folgeantibiotika, wurde die durchschnittliche Lebenserwartung im Vergleich zu der Zeit vorher um etwa 10 Jahre verlängert.
Man kann von einer antibiotischen Revolution im Gesundheitswesen sprechen.
Heute werden allein in Großbritannien 25 Millionen Rezepte jährlich für Antibiotika von Ärzten ausgestellt.
Leider hat diese unkritische Verordnung von Antibiotika inzwischen zu großen Problemen geführt.
Mikroorganismen verfügen über Eigenschaften, die es ihnen ermöglichen, die Wirkung von Antibiotika abzuschwächen oder gar aufzuheben.
Diese Antibiotikaresistenzen sind heute von Forschern bei Bakterien nachgewiesen worden, die bereits seit vier Millionen Jahren isoliert waren. Deshalb kann man davon ausgehen, dass es sich um ein zentrales, uraltes Merkmal von diesen Lebewesen handelt. Wenn man davon ausgeht, dass sich sämtliches auf unserem Planeten existierende Leben aus Einzellern entwickelt hat, ist dies keine Besonderheit. Ohne Fähigkeiten der Anpassung an veränderte extreme Umweltbedingungen und Umweltgifte hätten esLebewesen ansonsten nicht geschafft sich zu erhalten und weiter zu entwickeln.
Da Mikroorganismen sich bei günstigen Bedingungen schon innerhalb von 20 Minuten verdoppeln, können bei ihnen vorteilhafte Mutationen schon in kürzester Zeit entstehen.
Hierfür benötigen höhere Lebewesen mit einer langen Generationszeit wie der Mensch Jahrhunderte oder länger.
Zwar hat man diese Erkenntnisse bereits besessen, als die ersten Antibiotika entwickelt wurden, leider wurden daraus bis heute nicht die entsprechenden Konsequenzen gezogen.
So stehen wir heute vor dem Problem, dass die Forscher im Wettlauf zwischen resistenten Erregern und neu entwickelten Antibiotika zunehmend ins Hintertreffen geraten.
 Der Leiter des Fachbereichs „Nosokomiale Infektionen, Surveillance von Antibiotikaresistenz und-verbrauch“ am Robert Koch -Institut, Tim Eckmanns ist durch die neue Art resistenter Erreger, die in den letzten Jahren besonders in Krankenhäusern auftauchten sehr beunruhigt . „ Es ist fast so, als befänden wir uns im postantibiotischen Zeitalter.“
Der Leiter des Fachbereichs „Nosokomiale Infektionen, Surveillance von Antibiotikaresistenz und-verbrauch“ am Robert Koch -Institut, Tim Eckmanns ist durch die neue Art resistenter Erreger, die in den letzten Jahren besonders in Krankenhäusern auftauchten sehr beunruhigt . „ Es ist fast so, als befänden wir uns im postantibiotischen Zeitalter.“
Sein Kollege Sören G. Gatermann, Leiter des Nationalen Referenzzentrums für gramnegative Krankenhauserreger an der Ruhr Universität Bochum stellt fest: „ Im Jahr 2000 waren weniger als ein Prozent der Darmkeime gegen moderne Antibiotika resistent. Jetzt sehen wir auf lokaler Ebene bei einigen Substanzen Resistenzen von zehn, manchmal sogar 20 Prozent.“
Liegen die Ursachen der ansteigenden Antibiotikaresistenzen in den Krankenhäusern zu meist an einem schlechten Hygienemanagement, so sind bei der Entstehung von resistenten Keimen generell Praktiken des unkritischen Einsatzes von Antibiotika maßgeblich beteiligt. Finanzielle Interessen der Pharmaindustrie und deren enge wirtschaftliche Verbindung zu medizinischen Hochschulen und Medizinern sowie Tiermedizinern sind dabei sicherlich eine der Ursachen.
Mit Beginn des antibiotischen Zeitalters bemühte sich die Pharmaindustrie außerdem viele alternativen Heilverfahren, die bis dahin mit zum Teil guten Erfolgen eingesetzt worden waren als unwissenschaftlich und daher unwirksam darzustellen. Sie ließ sich dabei von großen Teilen der Wissenschaft und der Medien unterstützen.
Gleichzeitig wurden und werden Antibiotika auch kritiklos in Situationen eingesetzt, in denen sie nichts zu suchen haben.
So werden bis heute in der Massentierhaltung tonnenweise Antibiotika verfüttert, um Krankheiten vorzubeugen und-oder als sogenannte „Wachtstumsförderer“.
Je schlechter die Haltungsbedingungen bei der Massentierhaltung sind, desto höher sind die Kosten für notwendige Arzneimittel, die bei einer artgerechten Haltung zum Teil unnötig wären. 2012 wurden in der BRD fast 1620 Tonnen Antibiotika in der Tiermast eingesetzt.
Die für die Gesundheit der Bevölkerung verantwortliche Politiker haben sich ebenfalls nicht gegen die Pharma-Lobby durchsetzen können oder wollen.
Zwar sind in der EU inzwischen Wartezeiten nach einer Antibiotikatherapie vorgeschrieben, aber eine direkte Übertragung von resistenten Erregern wird dadurch nicht behindert. Außerdem hinken die Kontrollmechanismen der kriminellen Energie von einigen „Fleischproduzenten“ hinterher.
Ein weiteres Problem ist das Ausbringen von antibiotikahaltiger Gülle in der Landwirtschaft, wodurch die Möglichkeit der Ausbreitung resistenter Erreger gegeben ist, da der Abbau von Antibiotika im Körper nicht ausreichend erfolgt. Da die resistenten Erreger über langeZeiträume im Boden verbleiben, ist dann über landwirtschaftliche Produkte eine Aufnahme von resistenten Erregern über die Nahrungskette selbst für Vegetarier möglich.
Was für Gülle gilt, gilt auch für menschliche Ausscheidungen, die über Abwasserkanäle und Kläranlagen entsorgt werden.
Ein anderes Beispiel für den unkritischen Einsatz von Antibiotika ist die Verschreibungspraxis von Ärzten und Tierärzten bei verschiedenen Infektionserkrankungen, die durch Virusinfektionen bedingt sind oder andere nicht bakterielle Ursachen haben. Zum Beispiel sind 95% der Erkrankungen, die mit Husten einhergehen keine bakteriellen Infektionen. Sie sprechen deshalb nicht auf Antibiotika an, sondern schwächen eher noch das Immunsystem. Dennoch werden in der Regel in den meisten dieser Fälle Antibiotika verordnet. Durch wiederholten Einsatz dieser Antibiotika werden zwangsläufig neue resistente Mikroorganismen angezüchtet.
Der Einsatz neuester entwickelten Antibiotika ist bei vielen Medizinern ebenfalls sehr beliebt und wird von der Pharmaindustrie aus finanziellen Gründen stark gefördert.
Dies führt dazu, dass auch diese „Reserveantibiotika“ nach kurzer Zeit nicht mehr für Notsituationen zur Verfügung stehen.
Wenn es uns nicht gelingt mit Vernunft und einem Bündel von Maßnahmen sowohl in der Humanmedizin als auch in der Tierhaltung die Resistenzen gegen Antibiotika einzudämmen, könnte die Befürchtung von Tim Eckmanns sich bestätigen, daß wir in einem postantibiotischen Zeitalter angelangt sind.
Zur Zeit ist nach Auffassung des Bundesinstituts für Risikobewertung (BfR) das Risiko für die Bevölkerung gering, eine Infektion mit antibiotikaresistenten Erregern zu erwerben. Ob dies auch für die Zukunft gilt, bleibt abzuwarten.

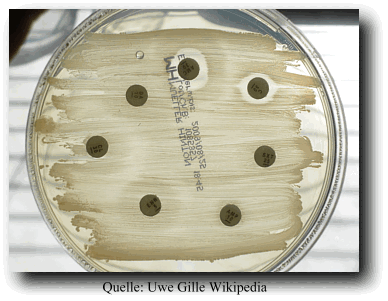
Beispiel eines Erregernachweises mit Antibiogramm aus meiner Praxis.